【医師575名が回答】2027年3月から一部処方薬が実質値上げ?医師の半数が"市販薬の利用増"に伴う「自己服用リスク」を懸念

2027年3月の新制度によって、このOTC類似薬に対し、薬剤費の25%相当の「特別料金」が患者の自己負担に上乗せされる見通しです。
株式会社eヘルスケアが運営する医師会員プラットフォーム「Doctors Square」(登録医師数約7千人)を通じて2026年3月に実施した全国調査(有効回答575名)では、医師の7割が日常的にOTC類似薬を処方していることが判明。
新制度への認知は広がる一方で、「現行案のまま進めるべき」とする無条件の賛成は20%にとどまり、「制度設計の見直し・改善が必要」とする回答が25%で最多となりました。
制度趣旨を一概に否定しているわけではない一方、「受診控え」「地域格差」「説明責任」など現場への影響を懸念する声が多く上がりました。
目次
| 調査対象 | Doctors Square登録会員医師 |
|---|---|
| 調査方法 | インターネットアンケート |
| 調査期間 | 2026年3月4日(水)〜 3月13日(金) |
| 有効回答数 | 575名 |
| 配信対象属性 | 全国の病院、診療所の勤務医及び開業医 |
詳しい結果は、調査レポートをご覧ください。
(調査レポートURL: http://info.drsquare.jp/202604drsurvey_PR.pdf)
【Point 1】「特別な薬」ではない――OTC類似薬は日常診療に深く根付いている
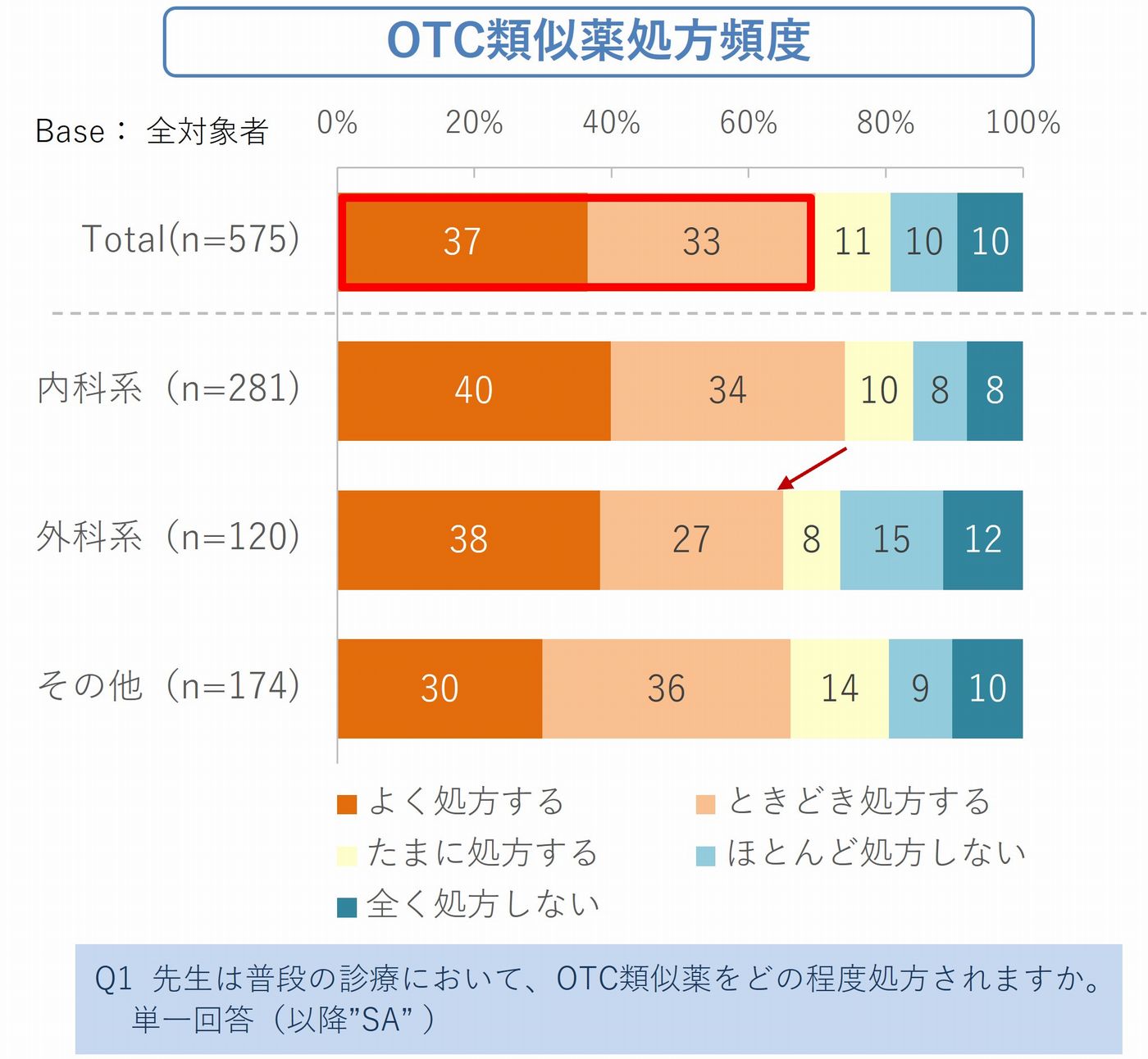
✓「よく処方する」+「ときどき処方する」の合計:70%
✓ 内科系医師では処方率がさらに高く:74%が「よく・ときどき処方」
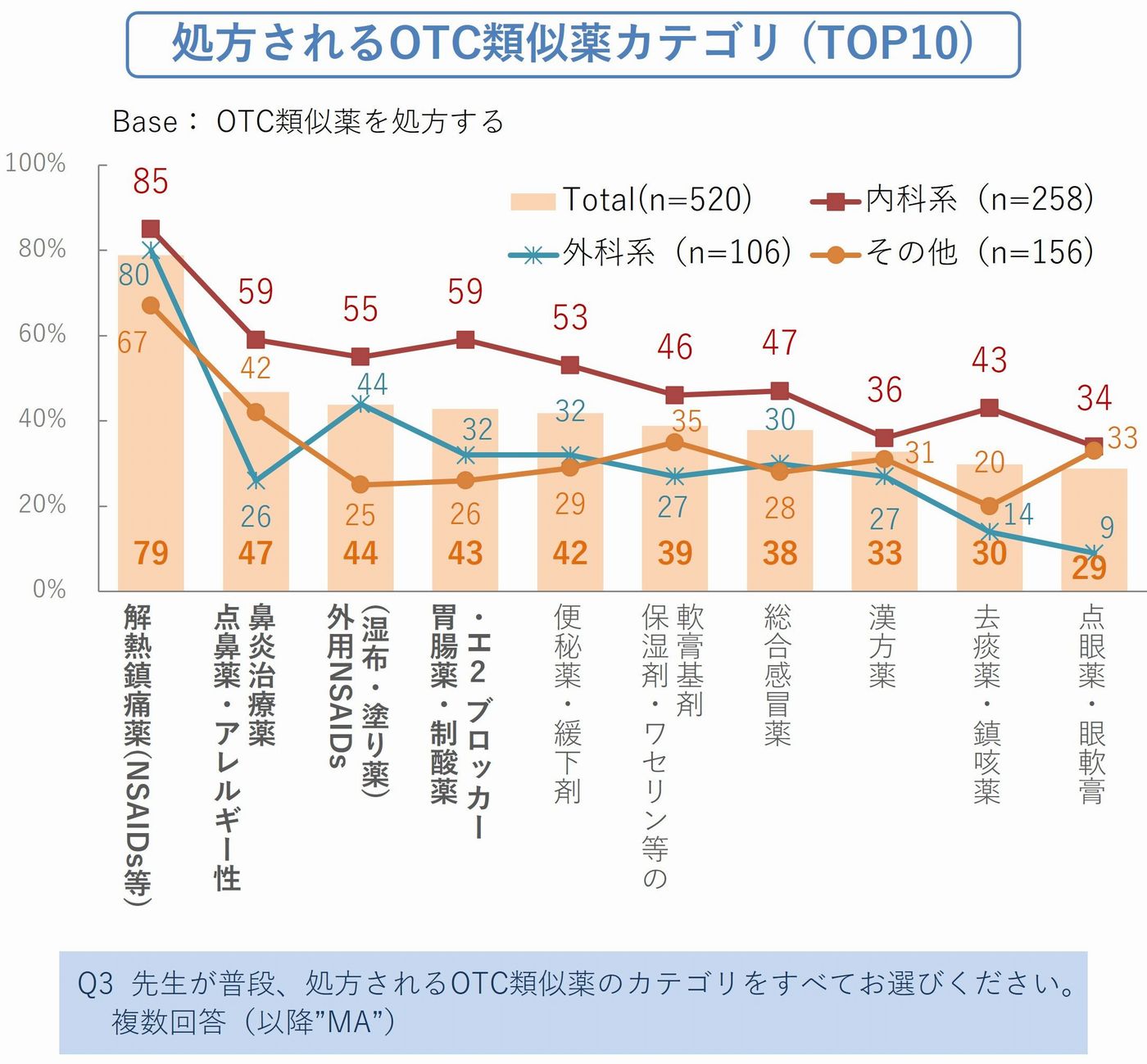
✓ 最も多く処方されるカテゴリ「解熱鎮痛薬(NSAIDs等)」:79%(処方経験者中)
解熱剤や湿布、胃薬、花粉症薬――これらは今や「特別な薬」ではなく、日常診療の一部として処方されている薬です。(図1_1、1_2)
【Point 2】「必要性はわかる」――賛成は45%。ただし、制度案の中身が問題
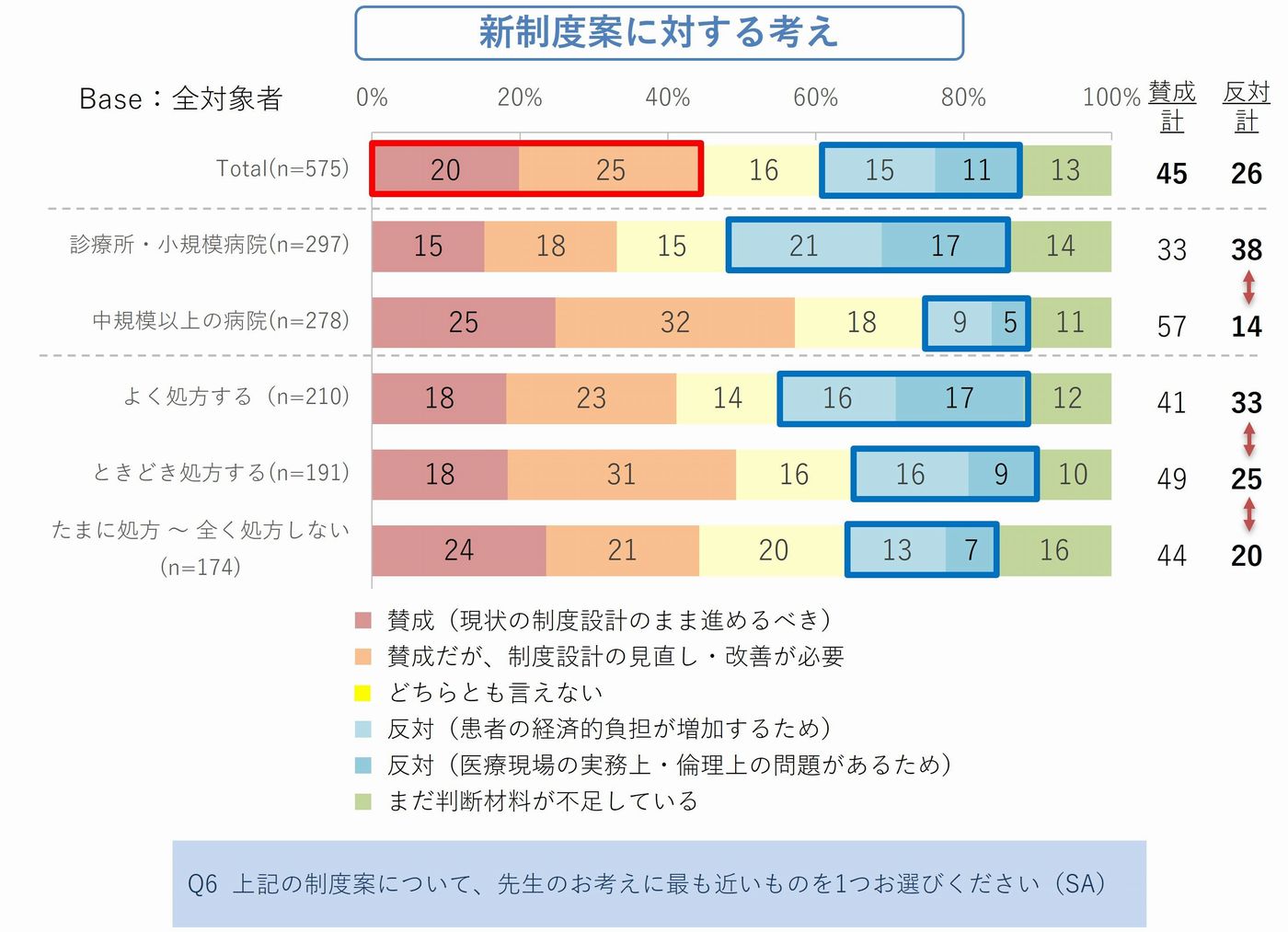
✓ 新制度に「賛成」(現行案のまま):20%
✓「賛成だが制度設計の見直し・改善が必要」(条件付き賛成):25%
✓「反対」(患者負担増加+実務・倫理上の問題)合計:26%
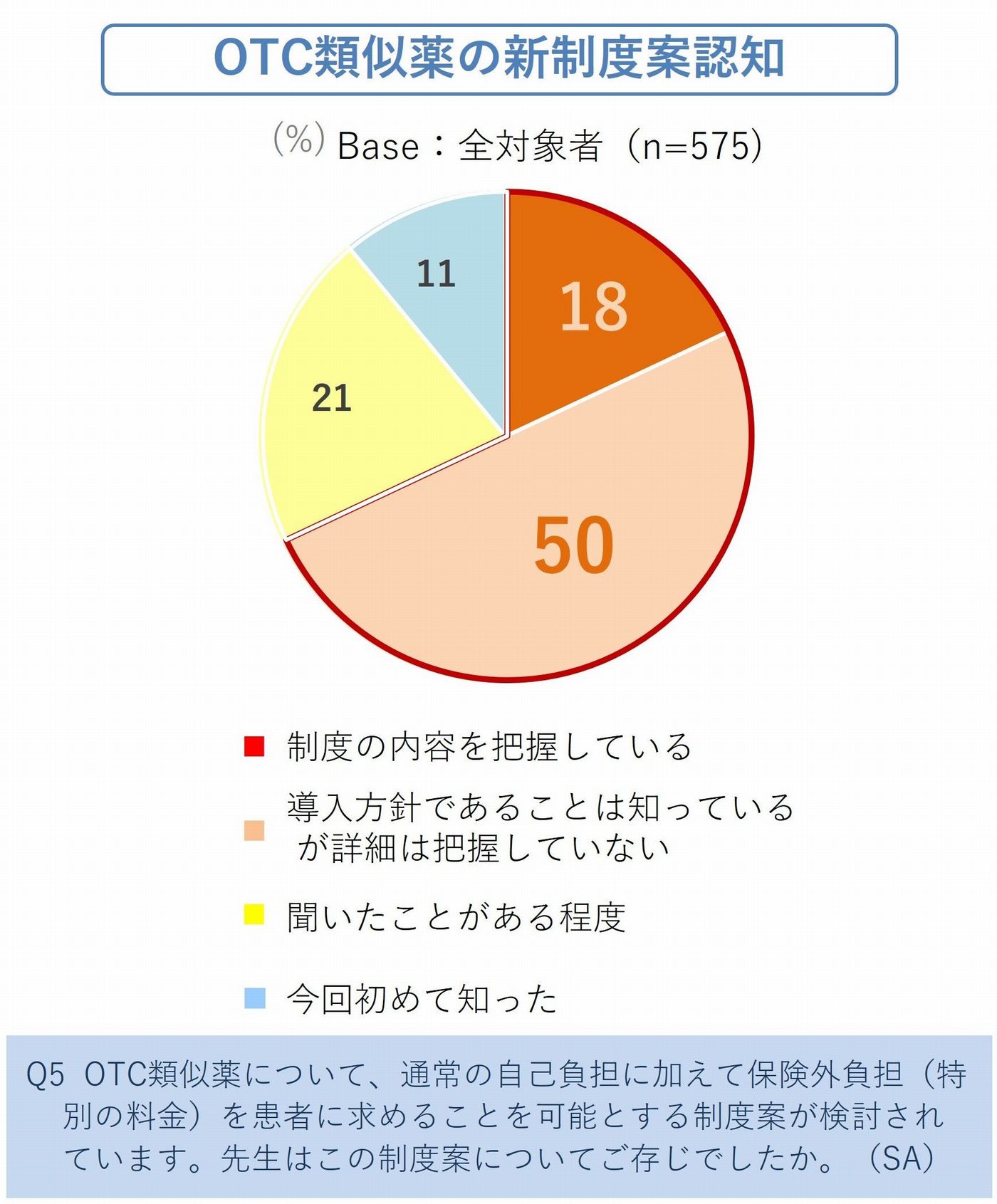
新制度案については、医師の認知自体は一定程度進んでおり、「内容を把握している」18%、「導入方針は知っているが詳細は把握していない」50%となり、合わせて約7割が認知していました。
賛成と反対で見れば45% vs 26%と賛成が多いように見えます。しかし、その中身を見ると45%の賛成のうち半数以上が現行案のままでは受け入れにくいと考えている構図が見えてきます。
さらに、診療所・小規模病院の医師では反対が38%と、中規模以上の病院14%のそれを大きく上回りました。地域の外来患者に向き合う医師ほど、患者への影響を身近に感じているのです。さらに注目すべきは、「よく処方する」グループ、つまり制度の影響を最も直接的に受ける医師ほど、反対の割合が高くなる傾向にある点です。(図2_1、2_2)
医師の自由記入でも、制度の必要性は受け入れつつも不安を感じている様子が目立ちました。
「保険医療制度維持のために必要」― 内科・診療所・小規模病院・京都府
「医療費増大もありやむを得ないと感じるが、実際導入されると混乱しそう」― 内科・中規模以上の病院・岐阜県
「私達が恨まれないようにしてほしい」― 精神科・中規模以上の病院・愛知県
【Point 3】医師が最も恐れるのは「患者が医療を受けられなくなること」
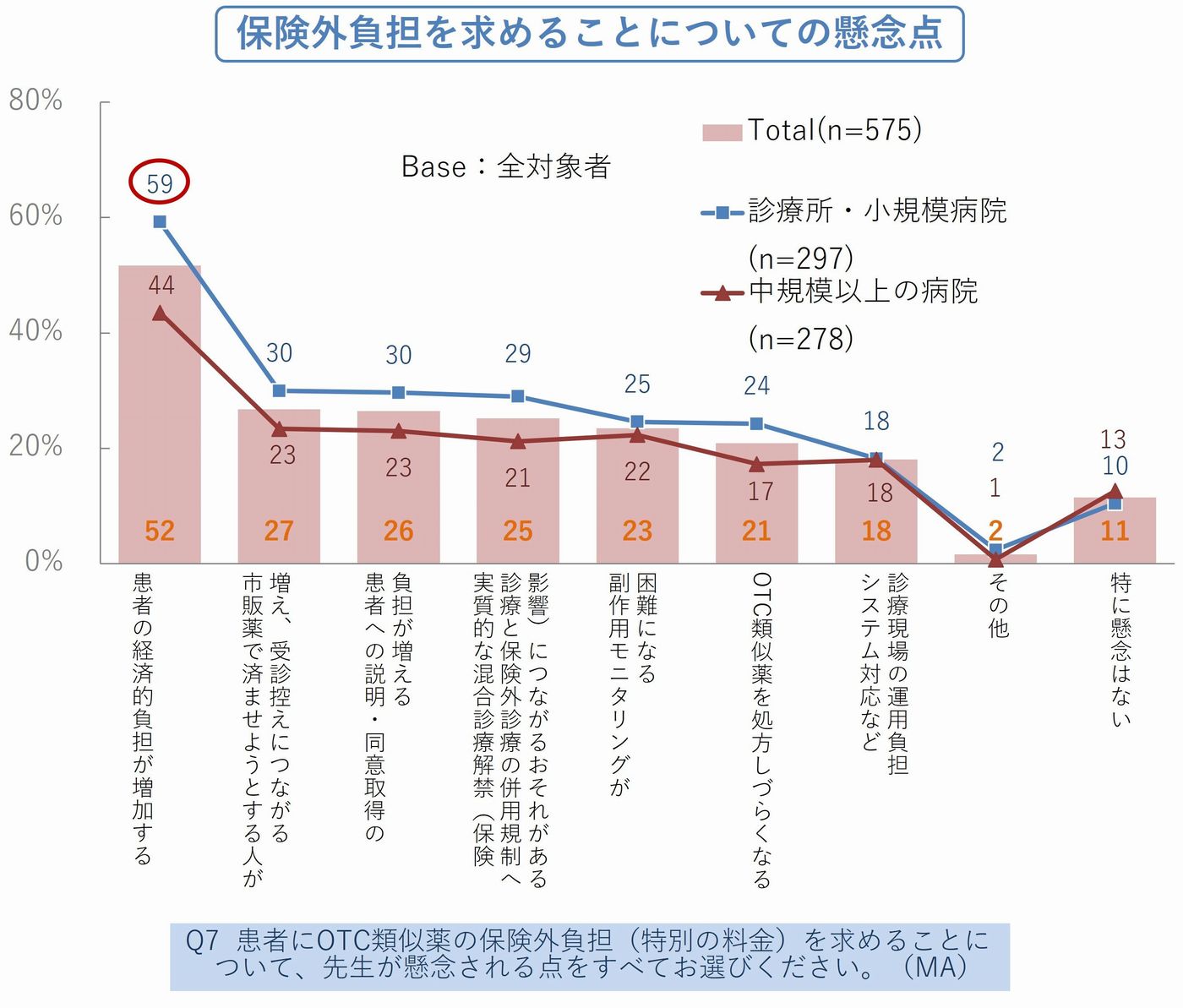
✓「患者の経済的負担が増加する」を懸念した医師:52%(最多)
✓「受診控えにつながる」を懸念:27%(第2位)
✓ 診療所・小規模病院では「患者経済負担」懸念:59%(中規模以上より15pt高)
保険外負担を求めることに対し、全体の89%が何らかの懸念を挙げています。最も多かったのは「患者の経済的負担が増加する」で52%。次いで「市販薬で済ませようとする人が増え、受診控えにつながる」27%、「患者への説明・同意取得の負担が増える」26%、「実質的な混合診療解禁につながるおそれ」が25%と続きます。
なかでも、診療所・小規模病院は「患者の経済的負担が増加する」を59%が選択するなど、患者への影響に強い懸念を抱いていることが伝わってきます。(図3)
医師の自由記入では、数字だけでは見えてこない医療格差によるこんな現実が伝わってきます。
「わが町は田舎でドラッグストアがない。免許返納した高齢者さんが隣町まで湿布のためにタクシーを使うのはどうかと思う」― 内科・診療所・小規模病院・徳島県
「OTC類似薬(市販薬)が高額過ぎる」― 内科・診療所・小規模病院・ 東京都 他多数
「受診控えが怖い」― 腎臓内科・診療所・小規模病院・長野県
「近くに薬局がない地域では、OTCさえ手に入らない。患者さんに『市販薬を買ってください』とは言えない現実があります」― 内科・診療所・小規模病院・島根県
制度が想定する「自分で薬局に行って薬を買う」という行動は、都市部を前提としたものです。地域によってはその選択肢自体が存在しない場合もあります。
【Point 4】「現場に丸投げしないでほしい」――業務負担への切実な声
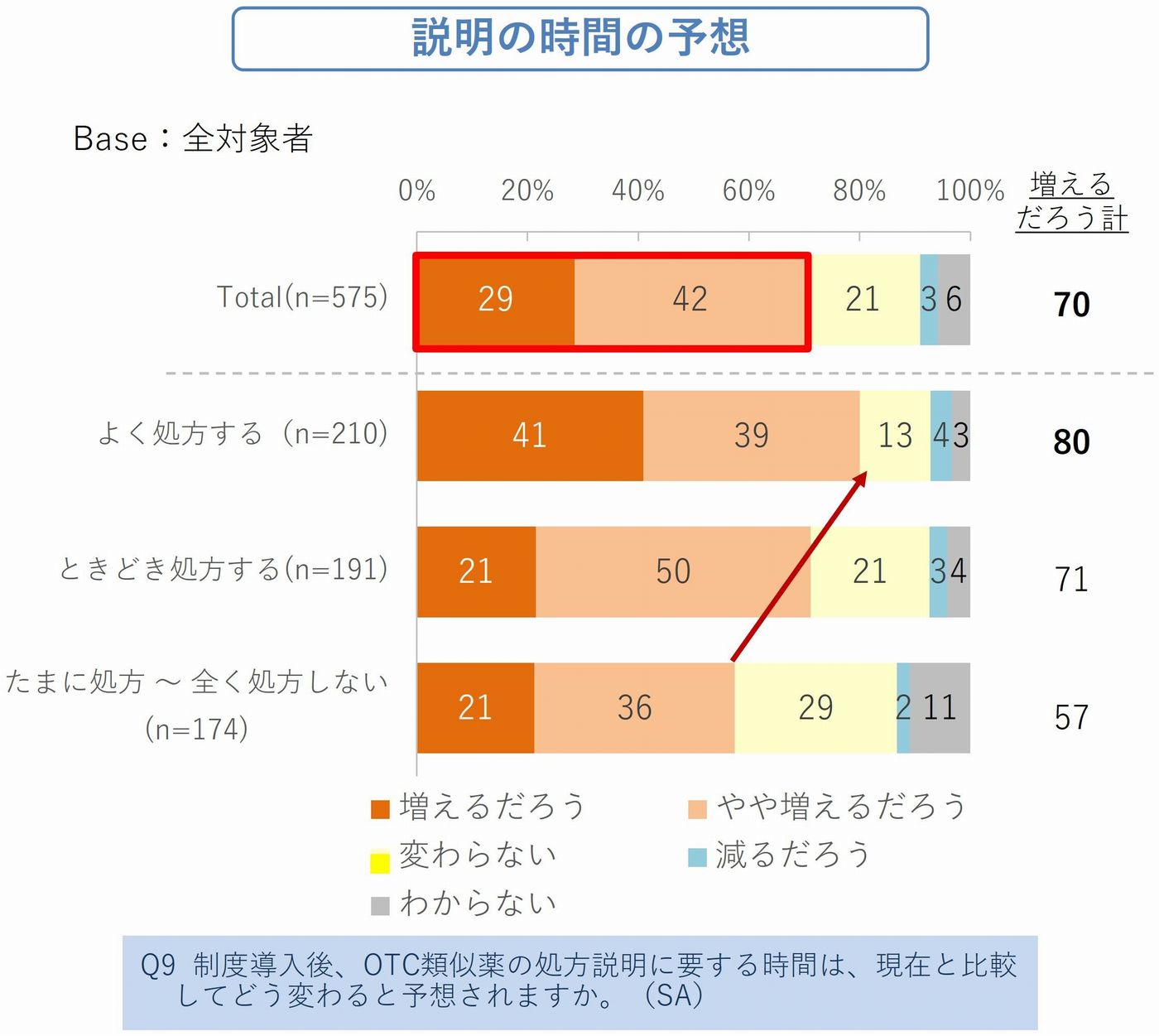
✓制度導入後に「説明時間が増えるだろう」と予測した医師:70%
✓よく処方するグループの医師においては更に「増える」と予想:80%
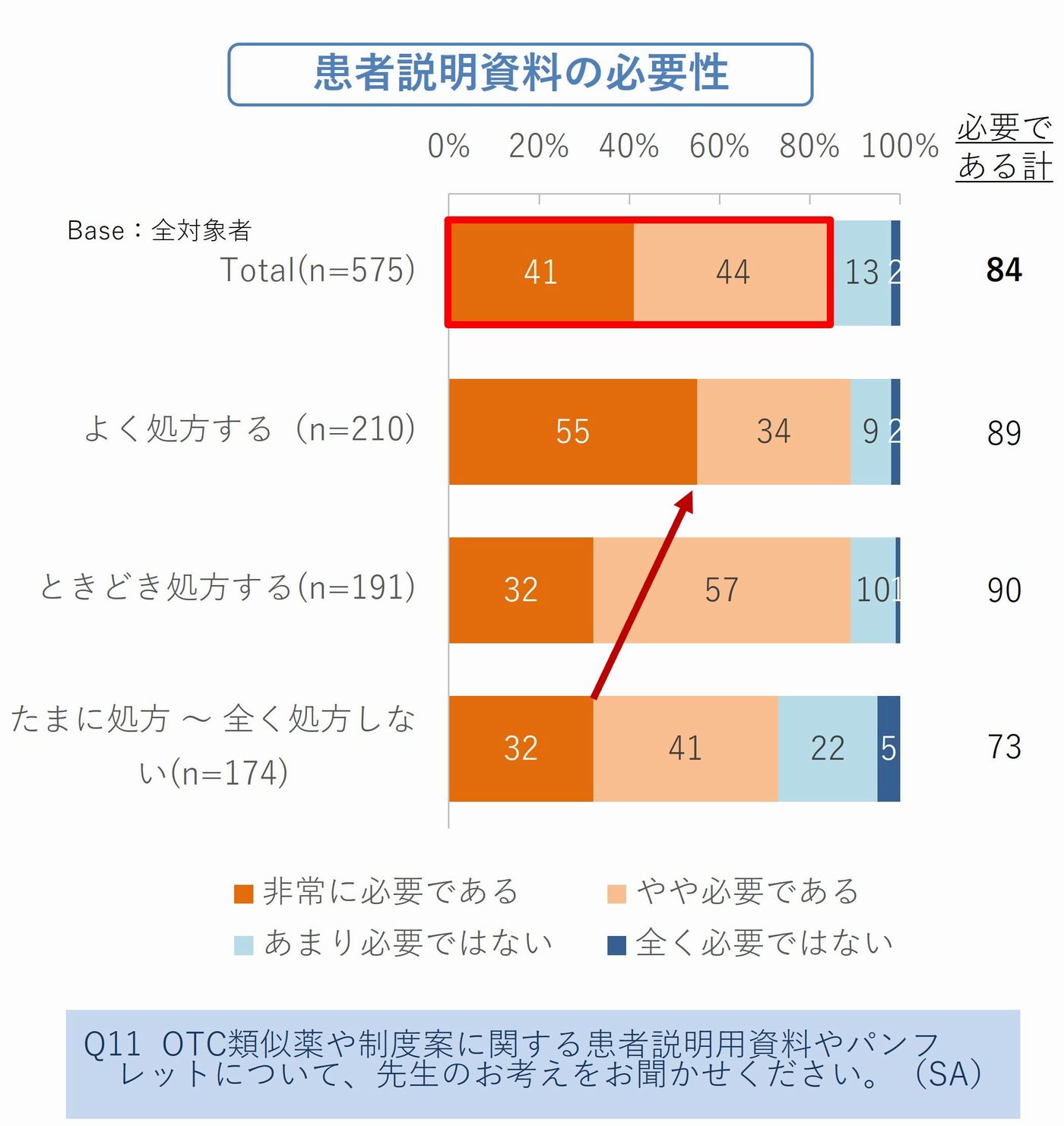
✓患者説明資料が「必要」と回答した医師:84%
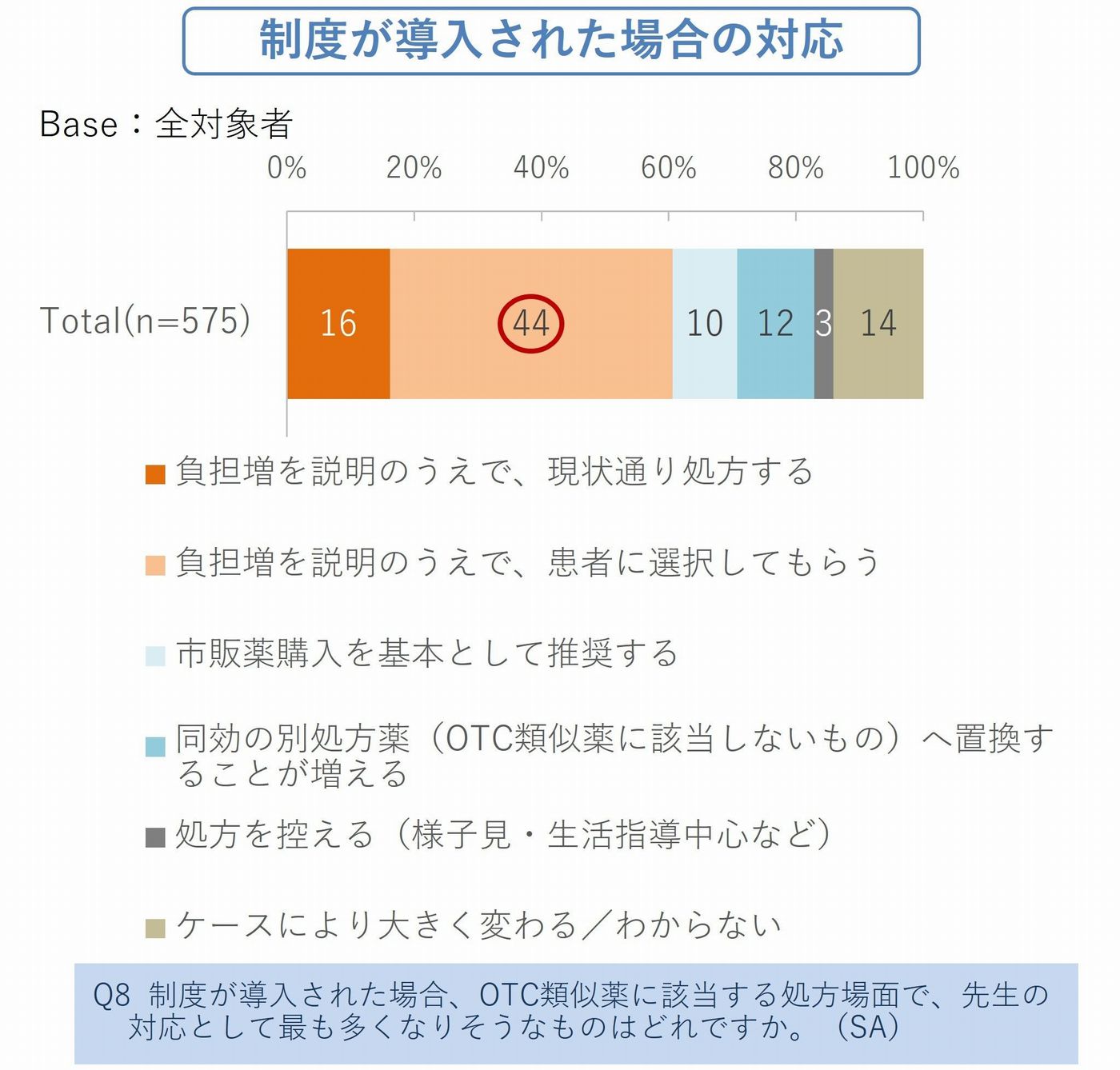
制度の趣旨を患者に説明し、同意を取り、必要に応じて記録を残す――。こうした対応の多くが、実際には医療現場の医師とスタッフに委ねられることになります。
今回の調査でも、制度導入後の対応として最も多かったのは「負担増を説明したうえで患者に選択してもらう」が44%でした。
また、OTC類似薬の処方説明に要する時間については、医師の70%が「増える/やや増える」と予想しています。制度の趣旨自体を理解する声がある一方で、その運用を誰がどのように担うのかという点について、現場では実務面の負担を懸念する声も少なくありません。(図4_1、4_2)
医師の自由記入でも、困惑している様子や強い不満も目立ちました。
「高齢者を納得させるのは難しい」― 麻酔科・中規模以上の病院・愛知県
「花粉症で言えば一部の内服薬はOTC類似薬となるが、それ以外に一緒に処方しているステロイド点鼻液や抗ヒスタミン点眼液などはいまだに非OTC類似薬が多い。混在して処方する時の説明の煩雑さがとても気になる」― 耳鼻いんこう科・診療所・小規模病院・神奈川県
「テレビ、新聞での情報提供をもっと多く⾏ってほしい」― 糖尿病内科(代謝 内科)・中規模以上の病院・東京都
「簡単なリーフレットがあれば助かります」― 精神科・中規模以上の病院・香川県
「先発品の選定医療費のときも患者に国民に周知せずに断行し現場は混乱と煩雑な業務が増えた。また国民に説明をしないで隠れて制度を始めるのだろう」― 内科・診療所・小規模病院・山形県
医師が求めているのは、「対象・非対象薬の整理リスト」が52%、「費用の「見える化」資料」51%、「30秒で読める患者向け短文説明テンプレート」40%など、実務で即使える支援ツールです。しかし、こうしたツールを誰が整備するのかは、まだ明確になっていません。(図5_1、5_2)
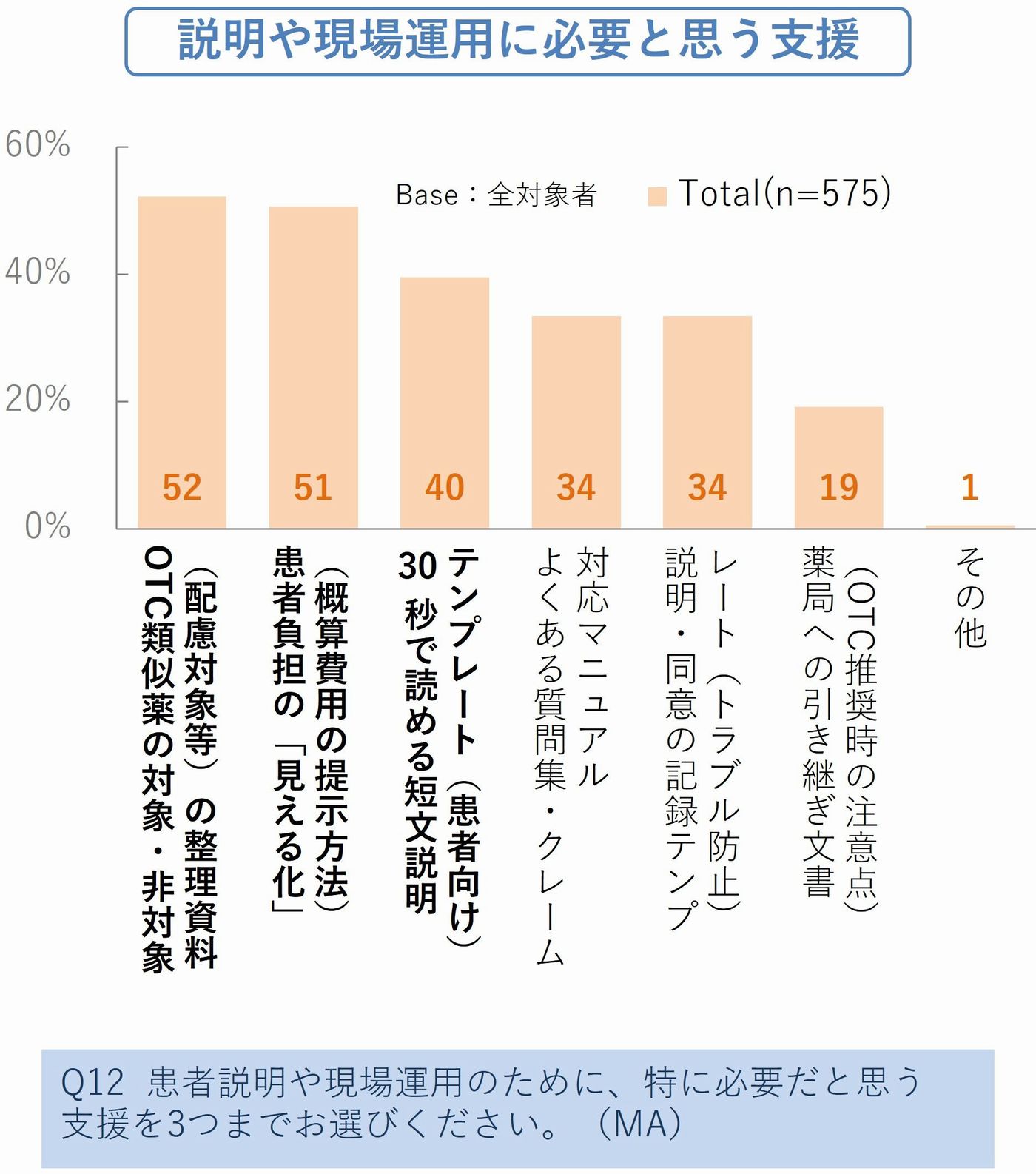
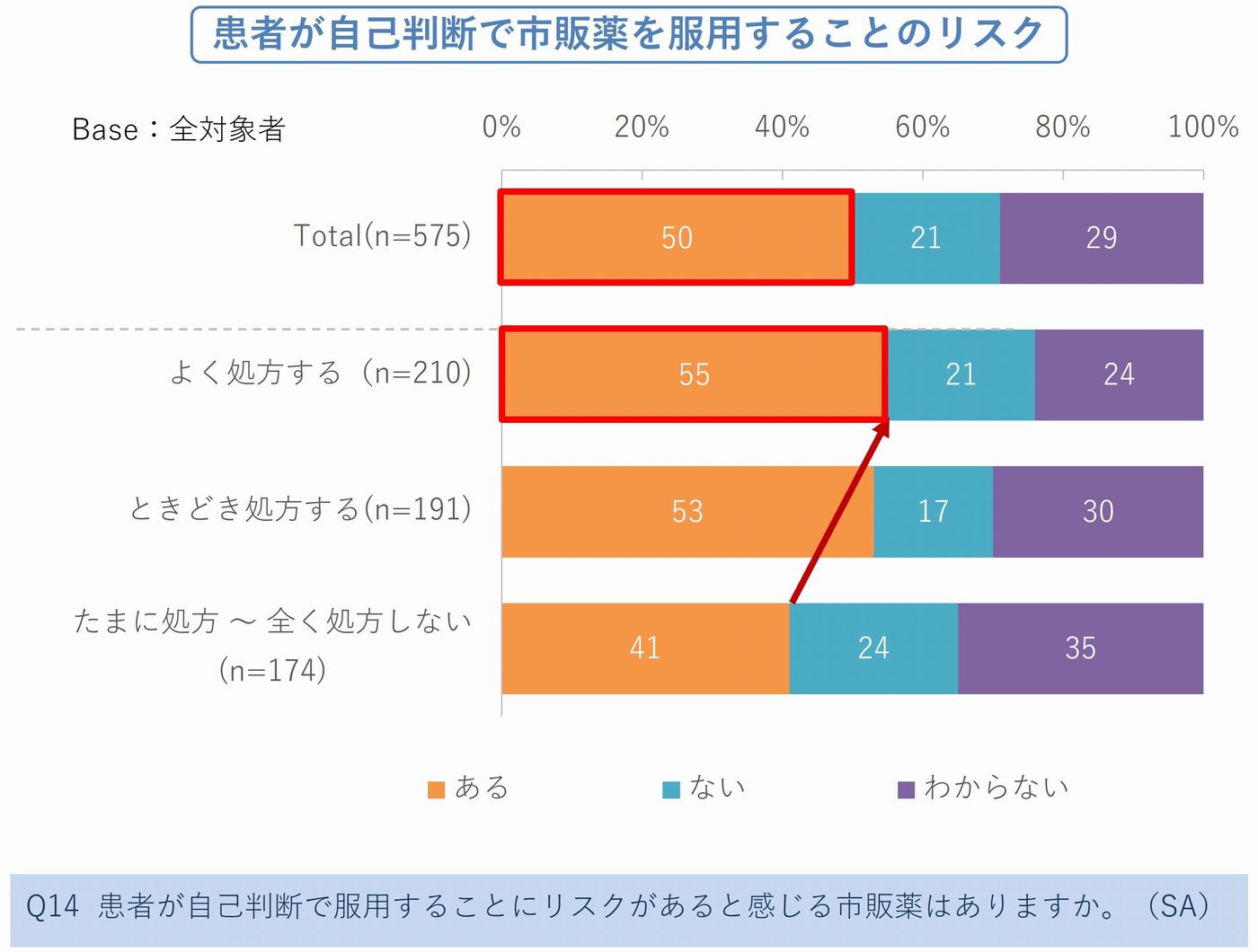
【Point 5】「市販薬は安全か」――医師の50%がOTC自己服用リスクを指摘
✓患者の自己判断OTC服用に「リスクがある」と感じる医師:50%
✓OTC類似薬をよく処方するグループでのリスク認識率:55%
新制度が期待する「セルフメディケーションの普及」に対し、現場の医師たちは慎重です(図6)。
スイッチOTC薬のドラッグストアでの販売認可時にも同様の懸念がありましたが、普及を推進する新制度においても、安全性について具体的なリスクが多数指摘されています。
実際の声をご紹介します。
「頭痛、生理痛などで頻繁に使う(ロキソニン)ことにより不可逆の腎機能障害を生じる」― 内科・中規模以上の病院・千葉県
「胃癌の初期症状としての胃痛を胃炎と思って市販胃薬だけで対応していると胃カメラを受ける機会がなくなる結果として胃癌の発⾒が遅れる」― 内科・中規模以上の病院・奈良県
「湿布などで症状がとれればそれでいいという方は今でも多いが、それでいいかどうかを誰かが判断する必要はある」― 糖尿病内科(代謝内科)・中規模以上の病院・秋田県
「漢方薬は随時患者さんの証*に合わせて服用してもらう薬。自己判断で服用することが増えれば、証に合わない服薬が増えて副作用が目立ち、漢方薬自体の評価が貶められることになる」― 麻酔科・診療所・小規模病院・東京都
*証…その人の状態(体質・体力・抵抗力・症状の現れ方などの個人差)をあらわすもの(出典:ツムラ, “Kampo View”, https://www.tsumura.co.jp/kampo-view/)
特に指摘が多かったリスクのカテゴリは以下の通りです(Q15 自由回答より集計)。
| 順位 | カテゴリ | 主なリスク(医師コメントより) |
|---|---|---|
| 1位(56%) | NSAIDs・解熱鎮痛薬 | 腎障害・胃腸障害・依存性・アスピリン喘息など。「頻繁な使用で不可逆の腎機能障害を生じる」 |
| 2位(14%) | 胃薬・制酸薬(PPI・H2ブロッカー) | 癌見落とし・胃酸リバウンドなど。「胃カメラを受ける機会がなくなり胃癌の発見が遅れる」 |
| 3位(6%) | 感冒薬(風邪薬) | 前立腺肥大への影響・オーバードーズ・尿閉など |
| 4位(6%) | 抗アレルギー薬・抗ヒスタミン薬 | 高齢者の転倒・運転中の眠気など |
| 5位(4%) | 外用薬・その他 | 皮膚炎・習慣性など |
【まとめ】 制度の論点は「賛否」ではなく「どう動くか」
今回の調査が描き出す医師像は、単純な「賛成派」でも「反対派」でもありません。医療費問題の深刻さを理解しながらも、患者の経済的負担、受診控えのリスク、現場の業務増大、地域格差という四つの壁の前に戸惑う医師たちの姿です。
賛成多数の数字の裏にある「必要性を認めつつも導入に懸念」との現場の声を、制度設計に反映できるかどうか。
2027年3月まで1年を切った今、医療現場への丁寧な情報提供と支援ツールの整備が急務でしょう。
関連記事
※記事の内容は記載当時の情報であり、現在と異なる場合があります。
